何彩凤医生的科普号
- 精选 手术刀片刮削联合光动力治疗多发性跖疣
多发性跖疣,患者经常误认为“鸡眼”,该病由人类乳头瘤病毒感染引起多发性类圆形丘疹。因病程长,疣体多,范围广,具有传染性,着力时疼痛,给患者带来了困扰。数量少的跖疣可以冷冻、激光或外用维A酸乳膏、咪喹莫特乳膏等;数量多的可以使用光动力治疗、药物注射或抗病毒治疗等。但外用药物治疗对于多发性跖疣效果差。传统的治疗方法--冷冻/激光治疗,创面较大(尤其是疣体融合成片的患者),可能形成溃疡,治疗疗程长,部分患者不能耐受。多发性跖疣优选多种治疗方法联合,如手术刀片刮削联合光动力治疗或其他方法联合治疗。在此分享手术刀片刮削联合光动力治疗多发性跖疣,步骤如下:1、沟通:与患者充分沟通光动力治疗流程,交待治疗过程中可能出现疼痛,大部分患者能耐受,不能耐受时可以给予冷喷或口服止痛药处理,消除患者紧张害怕心理。2. 预处理:用白醋一瓶加入半盆温开水中泡脚1-2小时左右(待疣体苍白软化后),预处理过程中用生理灭菌注射用水沾湿纱布,包裹于未预处理部位防止干燥不利于预处理。预处理可以用11和20号手术刀片轻柔缓慢层层刮削至真皮乳头层/点状出血,轻度渗血。3. 敷药:38mg/cm2配药原则,用痤疮敷料盒配制大于20%浓度的艾拉溶液,用刷子刷在长有疣体的位置,重点点涂疣体深且大的疣体,然后保鲜膜封包,最后锡纸或黑色避光纸全部包裹避光,封包3-4小时。4.照光:照光前咨询患者是否非常怕痛,对于怕痛患者嘱咐其口服止痛药物或局部注射麻醉。因照光20分钟,部分病人耐受能力有限,以缓解患者不适之感。5.治疗疗程:以疣体消失为最终目的,一般疗程为4到6次,7-10天治疗一次。该方法对于疣体面积较大、融合成片的患者优选,对于经济不允许的患者情况下,待疣体缩小给予冷冻治疗。临床资料:患者,女,17岁,因“足底多发性疣体1年余,疼痛1个月”就诊,多次冷冻联合咪喹莫特乳膏外用后效果不佳,查体:足底前及足趾泛发性角化性丘疹,部分相互融合成斑块,诊断“多发性跖疣”,给予手术刀片刮削联合光动力治疗,如下图:
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科1206人已读 - 精选 寻常疣光动力治疗
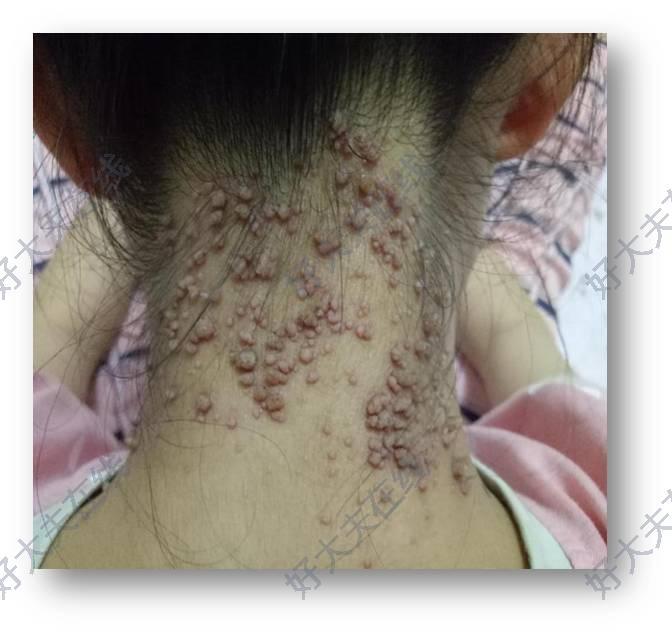
治疗前患儿,女,12岁代主诉:后颈部多发深褐色丘疹半年余现病史:患者于半年前在当地医院多次激光结合药物治疗,效果不明显,后转到省外知名医院就诊,未见明显好转,皮疹加重,现就诊我院皮肤科进行光动力治疗。体检:后颈部多发深褐色绿豆大小增生物,表面粗糙。治疗后治疗后0天患儿颈后多发寻常疣,外院多次激光及冷冻效果不佳,来我院就诊,给与CO2激光预处理后给予光动力治疗治疗后7天治疗后30天治疗后60天
 何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科622人已读
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科622人已读 - 精选 带状疱疹的常见问题答疑(上)
1、带状疱疹和水痘是什么关系一句话概括:水痘是带状疱疹的前世,带状疱疹是水痘的今生带状疱疹和水痘是由同一病毒感染导致,该病毒为水痘-带状疱疹病毒,先通过呼吸道进入血液形成病毒血症,发展成水痘。该病毒很狡猾可以潜伏在脊髓后根神经节或颅神经的感觉神经节内,一旦抵抗力下降了,该病毒再激活复制,发展成带状疱疹。2、带状疱疹皮疹会围成一圈吗?听说围成一圈会死人带状疱疹皮疹不会围成一圈,我们的神经分布就从脊髓向两侧发出,潜伏的水痘带状疱疹病毒伺机行动,机体抵抗力下降了,病毒再激活复制,沿着神经达到所支配的表皮。神经分布本身不会是一圈,因此带状疱疹皮疹不会围成一圈。3、机体抵抗力下降有哪些因素呢?因此一旦患有带状疱疹,我们需要注意机体发出信号了------抵抗力下降了哦!
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科1614人已读 - 精选 带状疱疹常见问题答疑(下)
4、带状疱疹有传染性吗?带状疱疹有一定的传染性,传染性较弱。含有病毒的疱液可通过呼吸道传播未患有水痘的人群,导致其可能患有水痘,因此为患有水痘的人群尽量不要和带状疱疹患者接触。5、什么样的人群患有带状疱疹需要注意?有基础疾病如高血压、糖尿病等控制不佳的人群;在化疗的肿瘤患者、使用糖皮质激素、免疫抑制剂人群;有HIV感染人群;大于50岁的人群。6、发生在哪些部位的带状疱疹需要特别注意发生三叉神经第一支的患者,尤其是鼻尖部如果有皮疹,需要警惕眼睛受累情况;耳部有疱疹伴疼痛,这个部位容易发生面瘫、耳鸣症状;发生在外阴部位的带状疱疹,部分患者会发生大小便失禁,因为感觉神经和运动神经是伴行,感觉神经水肿会波及相伴行的运动神经;除了沿神经分布的簇集状红色丘疹、丘疱疹外,全身出现了散在的水痘样皮疹,该类带状疱疹为播散性带状疱疹;说明患者抵抗力很低,该病毒再次引起了病毒血症。
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科1073人已读 - 学术前沿 播散性带状疱疹及其后遗神经痛的相关因素
播散性带状疱疹为特殊类型的带状疱疹,病情危重,好发于机体抵抗力明显低下人群,如HIV感染者、肿瘤患者等。其并发症带状疱疹后遗神经痛严重影响患者生活质量。何彩凤等对2012—2015年收治的53例播散性带状疱疹患者及809例普通带状疱疹患者临床资料进行回顾性分析,并采用Logistic回归模型进行播散性带状疱疹的发生、疼痛程度、带状疱疹后遗神经痛的影响因素分析。 播散性带状疱疹患者皮疹一般较重,多见大疱(15.09%)、脓疱(47.17%)及发热(30.19%),其比例显著高于普通带状疱疹患者(3.58%、26.82%、8.03%),差异均有统计学意义(均P< 0.01)。Logistic回归分析显示,性别、年龄、劳累、HIV感染与带状疱疹皮疹播散有关(P< 0.05)。尤其HIV感染(OR= 5.570,95%CI:1.196 ~ 25.939,P= 0.029),女性(OR= 0.166,95%CI:0.029 ~ 0.945,P= 0.043)、年龄(OR= 1.064,95%CI:1.010 ~ 1.119,P= 0.019)及抗病毒治疗天数(OR= 0.669,95%CI:0.505 ~ 0.885,P= 0.005)是带状疱疹后遗神经痛的影响因素。因此,在临床诊疗播散性带状疱疹中,应积极寻找相关诱因并早期正规进行抗病毒治疗。
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科5057人已读 - 医学科普 皮肤清洁指南二
三、 各部位皮肤清洁(一)头皮与毛发清洁清洁的频率因人而异,以头发不油腻不干燥为度。洗发的水温略高于体温, 以不超过 40 ℃为宜。洗头的时间大致 5 ~ 7 min左右。洗发护发程序: 头发用水浸湿后, 先用香波涂抹于头发上, 搓揉约 1 min, 用清水冲洗干净。为了中和香波过高的 pH 值, 减少毛发间的静电引力导致的打结, 使头发顺滑, 用护发素将头发再洗 1遍。使用护发素时注意不要接触头皮。不宜直接将香波涂在干的头发上按摩头皮, 这样会促进香波中的各种原料渗透入皮肤, 长期会造成头皮伤害。根据毛发情况和个人喜好, 可以不定期地使用发乳等其他护发产品。(二)面部清洁每天早晚都应清洗 1次。水温随季节而变化。注意过冷的水会使毛孔收缩, 不利于彻底去掉污垢, 过热的水会过度去脂, 破坏皮脂膜。油性皮肤可交替使用热冷水, 热水有助于溶解皮脂, 冷水避免毛孔扩张。正常情况下, 提倡清水洁面。若处在气温炎热、 工作和生活环境较差、 使用防晒剂或粉质、 油脂类化妆品、 或有其他特殊情况时, 才需要使用洁面产品。洗面奶是最常用的类别, 每次用量 1-2 g (黄豆至蚕豆大小), 以面部 T区为重点, 用手指轻轻画圈涂抹后, 用吸有清水的毛巾擦洗。洁面后喷润(爽)肤水或搽保湿霜等, 以恢复皮脂膜, 维护正常的pH值。(三) 沐浴应根据体力活动的强度, 是否出汗和个人习惯适当地调整。一般情况下每 2 ~ 3 d 沐浴 1 次, 炎热的夏季或喜爱运动者可以每天洗澡。水温以皮肤体温为准, 夏季可低于体温, 冬天略高于体温。沐浴时间控制在 10 min 左右。如每天洗澡, 每次 5 ~ 10 min 即可完成。洗澡间隔时间长者可适当放宽沐浴时间, 但不宜超过20 min。沐浴方式: 以清洁皮肤为目的, 采用流动的水淋浴为佳。以放松或治疗为目的推荐盆浴。一般先行淋浴, 去掉污垢后再进入浴缸浸泡全身。洗澡时用手或柔软的棉质毛巾轻轻擦洗皮肤, 避免用力搓揉、 或用粗糙的毛巾、 尼龙球过度搓背。沐浴禁忌: 忌空腹、 饱食、 酒后洗澡, 忌较长时间体力或脑力活动后马上洗澡。因为上述情况可能造成大脑供血不足, 严重时还可引发低血糖, 导致晕倒等意外发生。(四)手部清洁沾染于双手的物质为无机物如尘土, 清水冲洗即可。接触到有机物或油腻的污垢, 需使用洗手液、 香皂等清洁产品。不主张使用含抗生素、 杀菌剂的产品。仅在可能接触到病原微生物或医院无菌操作时才需使用含有消毒杀菌功效的洗手液。洗手以流动的水为宜, 手心、 手背、 指缝、 指尖和手腕都需清洁到位。洗手后可适当使用润手霜。(五)足部清洁双足汗腺丰富, 又处于封闭状态, 利于微生物滋生。从清洁和保健的角度, 每晚睡前都应该清洁双足。水温以皮肤舒适为度, 时间3 ~ 5 min即可。如以保健或解乏为目的, 水温可达40 ~ 41 ℃, 时间可延长到 15 ~ 20 min。需注意水温过高或浸泡时间过长均可破坏皮肤屏障, 扩张足部血管, 远期可导致静脉曲张, 甚至出现皮炎湿疹等。足跖皮肤无皮脂腺, 汗液分泌旺盛, 通常清水清洁即可。在干燥寒冷的季节或皮肤干燥的老年人, 洗脚后需涂搽含油脂丰富的保湿霜。如有脚臭可用有抑菌作用的香皂。如有角化过度可用含水杨酸、 尿素等促进角质软化或剥脱的产品。(六)会阴部清洁会阴部皮肤透气度差, 是人体排泄和生殖道开口处, 需每天常规清洁。此处皮肤薄嫩, 一般情况用水清洗即可。如有特别污染,才选用温和无刺激的清洁产品。四、 特殊人群皮肤清洁(一)新生儿此阶段是从宫内水环境逐渐适应宫外含氧环境的转变过程。新生儿的皮肤结构具有独特之处, 需细心呵护。1. 胎脂: 胎脂对新生儿皮肤具有保护作用, 不必强行去除干净, 尤其是早产儿的胎脂更不宜太早去除掉, 可用消毒过的植物油或石蜡油局部涂擦使之自行脱落。2. 沐浴: 为保持新生儿体温稳定, 在出生后第 2天首次洗澡, 以后可每天或隔日 1次。洗浴时动作要轻柔, 注意保护脐部。囟门清洗时手指应平置在囟门处轻轻地揉洗, 不应强力按压或搔抓。3. 温度: 沐浴时应关闭门窗, 减少空气对流, 保持室温26 ~ 28 ℃, 水温37 ~ 38 ℃。4. 皮肤用品: 推荐清水沐浴, 或使用对眼睛无刺激的新生儿专用沐浴液, 浴后涂搽婴儿专用的润肤剂, 防止新生儿皮肤干燥。(二)婴幼儿1 岁以内的小婴儿, 盆浴更为合适, 用手直接清洗比海绵或毛巾更好, 注意清洁面颈部、 皱褶部和尿布区。当婴幼儿可以独自站立行走后, 应开始淋浴。1. 频率: 1岁以内的小婴儿在会爬之前, 以每周2次为宜, 最多隔日 1次; 当婴幼儿活动量增加、 季节和环境变化时如夏季高温天气等, 可适当增加洗澡频率。2.水温和时间: 洗澡水温不应高于 37 ℃, 在 34~ 36 ℃之间更为理想; 盆浴时间在 5 ~ 10 min, 淋浴最好不超过5 min。3. 清洁用品: 建议使用添加了保湿成分的弱酸性或中性沐浴液, 用手将适量沐浴液涂抹到皮肤,然后用清水彻底冲洗干净, 避免用力摩擦。新生儿或小婴儿可以用清洁身体的沐浴液洗头; 较大婴幼儿可选用温和的不刺激眼睛的洗发香波。浴后 5min 内及时涂搽润肤剂, 以维持角质层完整性并加强皮肤屏障功能。(三)青少年此阶段体力活动强度大, 皮脂分泌也旺盛, 可以增加皮肤清洁的频率, 根据个人的皮肤耐受情况, 男性可选择清洁力较强的清洁产品。(四)老年人由于代谢活动低下, 皮肤多干燥,洗澡频率不宜过勤, 应根据气候环境做适当调整。在炎热的夏季或气候偏热的地区, 可以每日或隔日洗澡 1次。但在寒冷又干燥的地区, 活动少的老年人洗澡频率可适当延长到 1 ~ 2 周 1 次。水温不宜过高, 建议 37 ~ 39 ℃, 否则容易将皮肤上的天然油脂过度洗脱, 皮肤血管扩张, 导致心脏不适。为缓解老年皮肤干燥, 不论洗浴与否, 每天都可涂搽保湿剂。(五)孕、 产妇此时皮肤代谢旺盛, 应该照常洗头、 洗澡, 避免各种相关疾病的发生。临近分娩的孕妇, 注意轻柔地用毛巾擦洗乳头, 增强乳头皮肤的韧性以做好哺乳准备, 但要避免过度摩擦诱发刺激宫缩。应淋浴避免污水倒流感染。产妇会阴部,应视恶露的多少, 每日 1 次或多次以流动温水冲洗。常规清水冲洗即可, 特殊情况才使用温和的清洁产品。五、皮肤亚健康或某些常见疾病的皮肤清洁原则(一)皮肤干燥包括干性皮肤、 皮肤瘙痒症、 乏脂性皮肤病如鱼鳞病, 皮肤清洁产品应尽量少用,仅以清水洗浴或根据皮肤情况、 季节和地域不同,选择使用性质温和、保湿作用强的医用护肤品, 包括洁面乳、 沐浴液, 清洁后注意使用保湿剂改善皮肤干燥情况。(二)皮肤不耐受或皮肤过敏此类皮肤对外环境的耐受性降低, 除敏感性皮肤外, 还包括常见的日光性皮炎、 接触性皮炎、 特应性皮炎、 玫瑰痤疮等。建议仅用清水洗浴, 或使用专门针对此类皮肤具有温和清洁、保湿、舒缓皮肤的医用清洁产品, 用后尽量不影响皮肤屏障。对特应性皮炎患儿, 使用经过处理的软水更佳。水温以室温为宜, 秋冬寒冷季节可略高于室温。水温过高过低都会激惹皮肤出现不适症状。洗澡时间应缩短, 动作要轻柔。洗澡次数不宜过频, 以个人舒适感为度, 但浴后需及时涂擦具有修复皮肤屏障作用的保湿剂。(三)脂溢性皮肤除油性皮肤外, 还包括痤疮、脂溢性皮炎、 少数玫瑰痤疮患者等。根据皮脂量的多少, 调节清洁剂使用量和清洁频率, 以皮肤不油腻、 不干燥为度。选用针对油性皮肤的清洁产品,如香皂、 浴盐、 富含清洁能力强的洁面泡沫等。有明显丘疹、脓疱的情况可使用含二硫化硒或硫磺的产品达到控油、 抑菌的作用。注意过度清洁会破坏皮脂膜,经皮失水率增加, 反馈性地刺激皮脂腺分泌皮脂而出现所谓的 “外油内干” 现象。选用温和的控油保湿洁面乳可避免此种情况的发生。(四)其他皮肤疾病根据病因、 发病机制以及临床表现制定皮肤清洁计划, 必要时采用药浴。如银屑病, 每日均有大量鳞屑脱落, 皮损充血潮红。洗浴能软化和清除鳞屑, 促进外用药物的吸收, 采用药浴还有一定的治疗作用。但水温不宜过高, 不能用力搓揉鳞屑, 以免加重皮损潮红。原发性感染如头癣、 毛囊炎, 继发性感染如湿疹、 天疱疮等, 应视感染的范围酌情选择局部或全身清洁。清洁产品应含有抑菌或杀菌的成分, 如含二硫化硒的产品洗头; 含聚维酮碘的药水清洁患处, 含清热解毒的中药局部或全身药浴。
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科1399人已读 - 医学科普 皮肤清洁指南一
一、 皮肤污垢皮肤污垢是指附着在皮肤表面的垢着物, 能影响毛孔通畅, 妨碍皮肤和黏膜正常生理功能的发挥。1. 生理性污垢: 由人体产生、 分泌或排泄的代谢产物, 包括老化脱落的细胞、 皮脂、 汗液、 黏膜和腔道的排泄物。2. 病理性污垢: 皮肤病患者的鳞屑、 脓液、 痂等; 高热增加的汗液; 腹泻、 呕吐等排泄物。3. 外源性污垢: 包括微生物、 环境污物、 各类化妆品和外用药物的残留。以颗粒状物沉积在皮肤表面的尘土、 金属或非金属的氧化物, 通过清水可以除掉。成膜状粘贴于皮肤的油脂、 脓液或污垢中的分子以静电引力或分子间的化学结合力与皮肤紧密结合, 则需要使用清洁剂才能清除。二、 皮肤清洁剂利用清洁剂的润湿、 渗透、 乳化、 分散等多种作用使污垢脱离皮肤进入水中, 经充分的乳化增溶后, 稳定分散于水中, 再经清水反复漂洗而去除。市场上也有少数免洗的产品如清洁巾。无论何种方式, 优质清洁剂应具备以下特点: ①外观悦目, 无不良气味, 结构细致, 稳定性好, 使用方便。使用时能软化皮肤, 涂布均匀, 无拖滞感; ②能迅速除去皮肤表面的各种污垢; ③洗浴后能保持或接近正常皮肤 pH 值, 对皮肤屏障损伤少, 对局部菌群影响小;④用后皮肤不干燥, 保持皮肤光泽润滑。(一)皮肤清洁剂种类按其化学性质主要分为皂类清洁剂和合成型清洁剂。1. 皂类清洁剂: 通过形成皂盐乳化皮肤表面污物而发挥清洁作用。由于皂盐成分为碱性, 去污力强, 皮脂膜容易被清除, 增高皮肤 pH 值, 使皮肤的耐受性降低, 对皮肤有一定的刺激。添加了保湿成分的改良皂类或含甘油的手工皂性质温和, 对皮肤的刺激较低。2. 合成型清洁剂: 以表面活性剂为主, 加上保湿剂、 黏合剂、 防腐剂等人工合成的清洁剂。根据表面活性剂的化学特性, 可分为阴离子、 阳离子、 两性离子、 非离子及硅酮等种类。以阴离子表面活性剂的清洁作用强, 但对皮肤的刺激性也较大。合成型清洁剂通过表面活性剂的乳化和包裹等作用清洁皮肤; 配方中添加的保湿剂及润肤剂具有保湿、润肤、 降低皮肤敏感性等作用, 减轻由表面活性剂导致的皮肤屏障破坏。与皂类清洁剂相比, 合成型清洁剂性质温和, 刺激性明显减小。(二) 皮肤各部位常用的清洁产品1. 洗发产品香波是主要的洗发产品, 由起主要清洁作用的表面活性剂与调理剂、 润滑剂、 增稠剂、 去屑止痒剂、 营养剂和微量香精复配而成。头发表层由完整的毛鳞片和自然分泌的油脂构成保护膜。香波洗涤、 烫染、 阳光都会破坏这层天然保护膜, 导致头发干枯, 失去弹性和柔软性, 需要对头发经常性护理。护发素是最常用的产品, 其他还包括发油、 发蜡、 发乳、 发霜、 发膏、 焗油膏等。2. 洁面产品①洗面奶: 包括洁面膏、 洁面乳、洁面露、 洁面啫喱等;②卸妆产品: 卸妆水和卸妆乳用于卸去淡妆, 卸妆油用于油彩浓妆。卸妆后有时还需用洗面奶将卸妆油清除;③磨砂膏或去角质膏: 磨砂膏是含有均匀细微颗粒的洁肤产品, 通过在皮肤上的物理摩擦作用去除老化的角质细胞碎屑。去角质膏或啫喱是利用产品涂搽过程中析出粘性胶裹挟老化角质剥脱, 促使细胞更新换代, 皮肤显得光亮柔嫩。但过频使用会导致皮肤敏感、 真皮血管扩张等。建议油性或老化皮肤 2 ~ 4周使用1次, 磨砂膏和去角质膏不要同时使用。3. 沐浴产品: 包括沐浴液、 浴皂、 浴盐、 身体磨砂膏等。根据个人喜好选用。沐浴液、 沐浴啫喱性质更温和, 适合中、 干性皮肤; 浴皂、 浴盐更适合偏油性的皮肤。4. 其他皮肤清洁剂: 针对婴幼儿皮肤、 毛发和会阴部的清洁剂, 性质更加温和, 安全性更高。洗手液、 口腔清洁用品等不在此赘述。编者注
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科1484人已读 - 学术前沿 大疱性类天疱疮诊断和治疗的专家建议
一、病情严重程度评估目前有多种BP病情严重程度的评分方法[3],但有两个评分体系得到了多数学者的认可,并得到了相关的效度检验。(一)自身免疫性疱病严重程度评分(autoim-mune bullous skin disorder intensity score, ABSIS):2007年,德国学者Pfütze等[4]制定了大疱性疾病评分体系ABSIS。ABSIS由三部分组成,第一部分为皮肤严重程度评分,由患者皮损面积(占体表面积百分比) 与加权系数相乘所得(计0 ~ 150分),第二部分为口腔黏膜损害严重程度评分,包括黏膜受累范围及严重程度,总分11分。第三部分为患者主观感受评分,共计0 ~ 45分。ABSIS的优势在于其兼具客观和主观的评分项目,既定量又定性地反应BP的严重程度。其缺点在于非BP专用评分体系、对黏膜损害的评估相对简单,且判断体表面积时主观因素较大。另外该评分系统对中国人群不是很合适,因为饮食习惯的不同,只能与相应的食物进行近似评估。(二)BP面积指数评分(bullous pemphigoid disease area index,BPDAI):该评分体系于2012年由NIH组织的国际大疱病专家组提出,是专门针对BP患者的疾病评分[1]。BPDAI评分(总分0 ~ 360分)分为皮肤评分(0 ~ 240分)和黏膜评分(0 ~ 120分),针对BP的特点,对红斑和风团进行评分。另有主观瘙痒程度评分(0 ~ 30分),分值越高代表严重程度越重。此外,国内学者多根据体表受累面积进行分类, < 10%体表面积受累者为轻度,10% ~ 50%为中度, > 50%为重度[5]。该分类较简单,但准确性稍差。二、诊断标准BP诊断标准包括临床表现、组织病理、直接免疫荧光(DIF)、间接免疫荧光(IIF)检查、特异抗体检测。临床表现:在外观正常或红斑基础上出现紧张性水疱和大疱,尼氏征阴性,伴瘙痒,黏膜损害轻或无。组织病理:从新发水疱处取材,表现为表皮下水疱,疱液中以嗜酸性粒细胞为主,少见淋巴细胞和中性粒细胞。真皮可见嗜酸性粒细胞和中性粒细胞浸润。在无水疱出现时,组织病理表现无特异性,可出现嗜酸性粒细胞海绵样水肿。DIF:对该病的诊断和鉴别诊断重要。在新鲜水疱周围1 cm处正常皮肤或红斑处取材行DIF检查阳性率较高,表现为基底膜带IgG、IgM、C3线状沉积。IIF:患者血清中出现抗基底膜带抗体,以IgG为主,IIF所用底物包括猴食管上皮和正常人皮肤。盐裂试验IIF:多采用正常人皮肤,在1 mol/L NaCl作用下,表皮和真皮发生分离,BP患者血清荧光沉积于表皮侧。ELISA检测抗BP180抗体:90%以上的BP患者血清中可出现抗BP180抗体,且与疾病严重程度有相关性。免疫印迹:检测患者血清中的抗体是否识别180 000和(或)230 000蛋白。诊断标准:典型临床表现、组织病理、DIF或IIF特征性表现及抗BP180阳性可以确诊[6]。三、治疗根据病情严重程度采用不同的治疗方案。一般治疗:保护皮肤创面和预防继发感染,保持创面干燥,高蛋白饮食。大疱需抽吸疱液,尽量保留原有的疱壁。小面积破溃,不需包扎,每日清创换药后暴露即可,大面积破溃可用湿性敷料,避免用易粘连的敷料。破溃处外用抗菌药,防止继发感染。 (一)局限性或轻度BP的治疗:局限性BP指皮损面积较小,仅累及1个体表部位。轻度BP是指皮损较广泛,但每天新发水疱 < 5个[7]。1. 外用糖皮质激素(简称激素,证据级别1):多选用强效激素,如0.05%氯倍他索乳膏或卤米松软膏每天10 ~ 20 g,分1 ~ 2次外用,局限性BP患者仅外用于皮损部位,轻度BP患者需外用于全身,包括正常皮肤(面部不用),体重 < 45 kg者用量为10 g,3周后多数患者可以有效控制病情。3周病情未控制者,可将用量增加到40 g(< 45 kg者,加至20 g)。2. 抗生素和烟酰胺(推荐等级D,证据级别4)[8-9]:抗生素联合烟酰胺常与小剂量激素或外用激素联用。米诺环素100 mg,每日2次,不能耐受、出现不良反应可用多西环素100 mg 每天2次或红霉素(2 g/d)。烟酰胺600 ~ 1 500 mg/d,分3次口服。对于老年患者,可采用米诺环素50 mg每天2次。米诺环素和多西环素最常见的不良反应为头痛和消化道症状,多数较轻微,不需处理。头痛严重者需停药。3. 系统用激素:不推荐,在上述2种方案治疗3周后无效者,可口服小剂量糖皮质激素,以0.3 mgkg-1d-1为宜,或20 mg/d。(二)泛发性BP的治疗:每天新发水疱超过10个,或新发水疱少,但皮损累及一处或几处较大体表面积,可定义为泛发性BP[7]。1. 外用激素(推荐级别A,证据等级1+):单独外用激素对BP效果显著,是BP的一线治疗[10]。多选择强效激素,如丙酸氯倍他索或卤米松软膏等,剂量30 ~ 40 g/d,除用于水疱糜烂部位外,全身正常皮肤也需应用,但不用于面部。若体重 < 45 kg,每天用量20 g,治疗约2 ~ 3周[11-12]。每天40 g丙酸氯倍他索与每天1 mg/kg泼尼松龙相比,外用激素较系统治疗更有优势,疾病控制较快且延长生存率[11]。即使在某些重症患者,由于存在严重并发症或激素禁忌证,外用氯倍他索仍然是不错的选择[12]。外用糖皮质激素治疗3周时,85.7%的患者病情得到控制,优于对照组(系统用激素0.5 ~ 1.2 mgkg-1d-1)[13]。外用激素减量,仍需遵循逐渐减量的原则,减量方法为:病情控制(无新发水疱和瘙痒症状,原有皮损愈合)[1]15 d后减量,第1个月每天治疗1次,第2个月每2天治疗1次,第3个月每周治疗2次,第4个月每周1次[12]。此后进入维持治疗阶段,时间为8个月,每周用药1次,每次10 g,主要用于原皮损及周围的部位[7]。病情复发的处理:在外用激素减量过程中,出现病情复发[水疱、红斑、荨麻疹样斑块或至少一个较大(10 cm)水肿性红斑或荨麻疹样斑块在过去1周内未愈合,或原已消退的皮损出现扩大伴瘙痒][1]时,可恢复原来的治疗方案:①局限性BP外用10 g于病变部位及周围皮肤;②轻度BP外用20 g于病变部位及全身正常皮肤;③泛发性BP外用30 g于病变部位及全身正常皮肤。2. 系统用激素(推荐级别A,证据等级1+):研究证实,1 mgkg-1d-1对多数BP有效,但该剂量比外用40 g超强激素会增加不良反应,推荐起始剂量0.5 mgkg-1d-1[6]。治疗7 d后,若病情未得到明显控制(每日新发水疱和大疱超过5个,瘙痒程度未减轻),可将激素加量至0.75 mgkg-1d-1。若1 ~ 3周后病情仍得不到控制,继续加量至1 mgkg-1d-1。不建议继续增加激素的剂量,因会增加不良反应而不增加疗效[6]。此时可考虑加用免疫抑制剂。一旦水疱、大疱得到控制,持续治疗2周,激素开始减量。激素1 mgkg-1d-1时,按10%递减,一般为每周减5 mg;至30 mg/d时,减量速度减慢,一般为每4周减5 mg;至15 mg/d时,改为每3个月减2.5 mg;至2.5 mg/d时,采用隔日疗法,隔日服5 mg,服用3个月后可减为每周服5 mg,3个月后可停药,总疗程2年左右。在激素减量过程中出现复发,应恢复到减量前的剂量[11]。如患者服用15 mg/d时出现复发,应恢复到20 mg/d,并维持至少1个月。糖皮质激素长期应用的不良反应与激素剂量成正比。在应用时严密观察注意不良反应,一旦出现考虑快速减量或停用,改用其他治疗方法。3. 免疫抑制剂:若病情较重,糖皮质激素疗效不满意或出现禁忌证,可考虑早期联合免疫抑制剂。应用免疫抑制剂前,应对患者进行系统评估,包括血常规、肝肾功能、乙肝病毒及载量、结核、潜在肿瘤的筛查等,无免疫抑制剂禁忌证时应用。(1)甲氨蝶呤(推荐等级D,证据级别4):每周口服或静脉应用5 ~ 20 mg,一般每周15 mg即可控制病情。为了减少该药对骨髓的抑制作用,可在服用甲氨蝶呤次日口服叶酸。在服用甲氨蝶呤当天不口服叶酸片,以保证疗效。(2)硫唑嘌呤(推荐等级D,证据级别4):1 ~ 3 mgkg-1d-1,年龄较大者剂量减少。起效时间3 ~ 6周。单用硫唑嘌呤的疗效不好,建议与激素联合。特别需要注意的是:由于某些个体存在硫嘌呤甲基转移酶缺陷,可引起严重的骨髓抑制[6]。目前我国多数单位尚不能开展此项检查,故在选择该药物时应谨慎。需要说明的是,即使硫嘌呤甲基转移酶正常的患者,也不能除外使用过程中出现严重的骨髓抑制[6]。(3)吗替麦考酚酯(证据级别1-):成人每日1 ~ 2 g,分2次口服。老年患者由于肝肾功能下降,每次剂量一般不超过500 mg,每日2次。该药相对于硫唑嘌呤不良反应更少。(4)环磷酰胺(证据级别4):2 ~ 4 mgkg-1d-1连用2周,停用1周,也可以0.2 g隔日1次口服,或0.4 g每周1次。亦可采用静脉疗法,用量同前。不良反应有恶心、呕吐、胃痛、腹泻、出血性膀胱炎等。可抑制造血系统,出现贫血、白细胞较少、血小板减少。可出现短暂的或永久性闭经、精子缺乏和不育。(5)环孢素A(证据级别4):成人3 ~ 5 mgkg-1d-1,分两次口服。其不良反应有多毛、肾毒性和高血压。有些轻度不良反应如恶心、疲劳等对症处理即可。但若出现严重不良反应,如造血功能抑制、肝肾功能损害、严重感染需及时停药并采取相应的治疗措施。另外对于乙肝病毒、丙肝病毒感染者应定期检测病毒载量和肝功能。(三)顽固性BP的治疗:目前尚无确切定义,BP患者经过上述系统或外用强效激素及免疫抑制剂规律治疗1个月后仍未控制病情,每日仍有新发红斑、水疱,数量超过5个,称为顽固性BP。1. 静脉注射免疫球蛋白(推荐等级D,证据级别3):推荐剂量为400 mgkg-1d-1,连用3 ~ 5 d为1个疗程[14-15]。每次输注时间 > 4 h。一般3 ~ 4周后可重复进行治疗。静脉注射免疫球蛋白可单独使用,但停药后易复发,一般与激素或免疫抑制剂联用[6]。2. 血浆置换(推荐等级D,证据级别4)[16-17]:因为治疗费用较高,疗程尚无定论。多采用每周置换1次,每次2 ~ 3 L,也可以连用2次,间隔12 d为1个周期。一般与激素联用。3. 生物制剂(推荐等级D,证据级别3):主要CD20单克隆抗体(利妥昔单抗)和抗IgE单克隆抗体。利妥昔单抗是针对CD20的单克隆抗体。治疗方案采用375 mg/m2,每周1次,4周为1个疗程。可单独应用,但一般与静脉注射免疫球蛋白联合应用,可减少患者的不良反应。参与讨论专家名单(以姓氏汉语拼音为序)邓丹琪(昆明医科大学第二附属医院)、顾军(第二军医大学长海医院)、何焱玲(首都医科大学附属北京朝阳医院)、侯素春(香港大学深圳医院)、晋红中(中国医学科学院北京协和医院)、刘晓明(香港大学深圳医院)、刘毅(中国医学科学院皮肤病研究所)、陆前进(中南大学湘雅二医院)、吕小岩(四川大学华西医院)、吕新翔(内蒙古医科大学附属医院)、潘萌(上海交通大学医学院附属瑞金医院)、商涛(厦门大学附属第一医院)、王爱民(海南省皮肤病医院)、王鹏(新疆维吾尔自治区人民医院)、徐哲(首都医科大学附属北京儿童医院)、张峻岭(天津市中医药研究院附属医院)、甄莉(山西医科大学附属第一医院)、周飞红(武汉市第一医院)、左亚刚(中国医学科学院北京协和医院)主要执笔者 左亚刚、晋红中DOI:10.3760/cma.j.issn.0412-4030.2016.06.003《中华皮肤科杂志》,2016,49(6):384-387
何彩凤 副主任医师 皖南医学院第一附属医院 皮肤性病科5453人已读






